「胃腸相談室・出張版」は、Facebookページからもご覧いただけます。
「いいね!」を押していただくと、ご自分のニュースフィードに表示されます。 Facebookページはコチラ
Facebookページはコチラ
胃腸に関するお悩みは胃腸相談室にてお答えしております。
お気軽にご相談ください。 胃腸相談室について詳しくはコチラ
胃腸相談室について詳しくはコチラ
今までの胃腸相談はコチラ
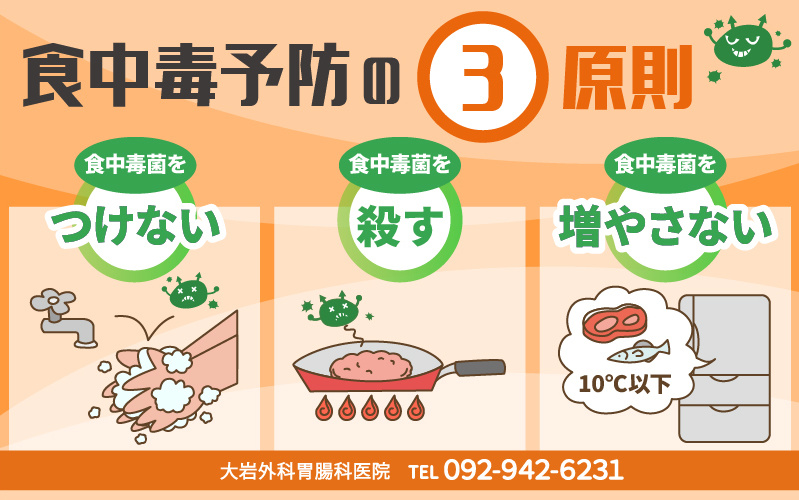
食中毒予防の3原則
- 食中毒菌をつけない
- 食中毒菌を殺す
- 食中毒菌をふやさない
食中毒予防の6つのポイント
| 【ポイント1】 買うとき |
生鮮食品は新鮮なものをよく選んで買いましょう。食料品は最後に買い、買ったら寄り道をせず、早めに持ち帰りましょう。 |
| 【ポイント2】 保存するとき |
持ち帰った生鮮食品は、すぐに冷蔵庫や冷凍庫に入れましょう。庫内は詰めすぎないよう7割程度にしましょう。 |
| 【ポイント3】 下準備をするとき |
手をよく洗い、包丁、まな板、ふきん類は清潔にしておきましょう。ゴミは菌の温床となるので、まめに処分してください。 |
| 【ポイント4】 調理するとき |
加熱して食べる食品は十分に加熱しましょう。目安は中心部の温度が75℃以上で1分以上加熱してください。 |
| 【ポイント5】 食べるとき |
調理したらすぐに食べ、室温で長く放置しないようにしましょう。O-157は室温で15〜20分のうちに約2倍に増えます。 |
| 【ポイント6】 残ったとき |
清潔な食器で保存します。ちょっとでも怪しいと思ったら食べないで捨てる心がまえが大切です。 |
病原菌による主な症状
| サルモネラ | サルモネラはねずみの糞に汚染された食品からの感染、あるいはサルモネラ菌をもつ鶏が生んだ卵からの感染がいわれていますが、2つの菌種は違うようです。 食中毒の原因として大変発生頻度の高いものです。食べてから12〜24時間くらいで吐き気、嘔吐、腹痛、下痢、発熱などがみられます。 |
| ぶどう球菌 | 調理人の指が化膿していたり、調理中にこの細菌と細菌の毒素が混じって、それを食べて起こるものです。 食べてから2〜3時間で激しい嘔吐と腹痛、水様下痢がみられます。 |
| キャンピロバクター | 飲料水からの感染や、鶏の生肉を食べたり、火のよく通っていない焼鳥、または鶏を調理したまな板を充分洗わないで次のものを調理したために感染したりします。 下痢、発熱、腹痛、血性下痢、嘔吐などが起こります。 |
| 病原性大腸炎 | O-157という細菌で起こる事で有名です。 出血を伴った下痢、米のとぎ汁のような下痢が起こります。ひどくなると脳内出血して意識障害を起こし、死亡することもあります。 |
| 腸炎ビブリオ | 夏期の集団食中毒として代表的なものです。 出血性腸炎ビブリオとも言い、腹痛、嘔吐、発熱、下痢、血便などがみられます。海産物を生で食べて起こる事が多く、普通は食べて8〜24時間くらいで症状が出ます。 |
【食中毒になってしまったら】
下痢が最も多い症状ですが、なかには危険な症状を起こすものもあります。
原因によって治療法も異なりますので、下痢などでお困りの方は、ご来院
ください。
2025年7月1日
ピロリ菌の除菌について
ピロリ菌(ヘリコバクター・ピロリ)は、胃の粘膜に生息し、
胃の強い酸の中でも生きることができる菌です。
慢性胃炎や胃潰瘍、十二指腸潰瘍の原因のひとつになります。
何度も胃潰瘍を繰り返す人で、このピロリ菌がたくさんいる人は、
除菌すると潰瘍再発の防止に大変有効です。
検査料も薬代も健康保険が使えます。
治療についての正しい判断をいたしますので、まずはお気軽にご来院ください。
 お問い合わせはコチラ
お問い合わせはコチラ
2025年6月20日
食道がんについて
食道がんは、一昔前までは治療が困難でした。
しかし現在では手術のテクニックや機器類が格段に進歩してきているので
安全に手術を受けることができ、また治療成績も向上してきています。![]()
【診断】
進行した食道がんなら胃の検査をする過程で簡単に発見されます。
またそれ程進んだ食道がんでなくても、少しでも表面が隆起していたり、凹んで
いたりしていれば、胃の精密検査を受けることによって、食道がんは発見され
ます。
ただしそのためには、レントゲン透視と内視鏡検査の両方を受けるのが万全で
よろしいと思います。
下記に当てはまる方は、早期発見のために食道の精密検査を受診されることを
おすすめします。
◯食道につかえ感のある人
◯食べている途中で、食べ物がつかえて下がらない人
◯以前、耳鼻科でがんまたは胃がんの治療をしたことがある人
◯親や兄弟が食道がんにかかったことがある場合
◯60歳以上になってタバコ、お酒をよく飲む人![]()
【治療】
ごく早期の食道がんであれば手術をせずにカメラでみながら、がんの所をはぎ
取って治療します。
しかしちょっと進んだ食道がんでは手術をしなくてはなりません。
さらにもっと進行した食道がんでは放射線治療と温熱療法を併用してがんを小さくさせ、手術できる状態にして手術を行います。
まずは、お気軽にご来院ください。
![]() お問い合わせはコチラ
お問い合わせはコチラ
2025年6月2日
胃の精密検査について
〈ご質問〉
胃の集団検査を受けたら、精密検査が必要と通知が来ました。
精密検査はカメラだけでよろしいでしょうか?
レントゲン透視も必要でしょうか?![]()
〈回答〉
胃の精密検査は、精密レントゲン透視から始めることをオススメいたします。
◎精密レントゲン透視
見つけ出された病変をきちんと描出して診断をつけ、かつ悪性ならどういう手術をすればよいのか決める検査です。
◎胃内視鏡検査(胃カメラ)
レントゲン透視で見つけ出された病変を内視鏡で見て再確認し、さらに組織の
一部をとって組織学的検査をして病変が癌(がん)であるか、腫瘍(すいよう)であるのか、あるいは他の良性の病気であるのかを確かめる検査です。
精密レントゲン透視も内視鏡検査も、ともに大切な検査ですので、両方することが最も良い方法と言えます。
当院はレントゲン透視も内視鏡検査もでき、診断技術を日々向上させております。
お気軽にご来院ください。
 お問い合わせはコチラ
お問い合わせはコチラ
2025年5月20日
潰瘍性大腸炎について
肛門に痛みはないが、血便や粘液が出ることはありませんか?
もしかしたら【潰瘍性大腸炎(かいようせいだいちょうえん)】かもしれません。![]()
【潰瘍性大腸炎とは】
とても複雑で原因のわかりにくい病気です。
また、重症化すると手に負えないくらい治療に難渋し、治っても再発する厄介な
病気です。
そういったことで、潰瘍性大腸炎は難病に指定されています。
最初の症状は、血便が出ることで気づきます。最初は痔かな?と思う程度で、赤い
血液が紙に付いたり便に血液がついたりしますが、肛門に痛みはなく、長く続く
ため不思議に思い病院へ来られる方が多いようです。
発病年齢は、20歳代が多いですが、15~19歳の間にも発病がみられ、男女ともに比較的若年から発病し、再発、再燃を繰り返します。![]()
【検査方法】
大腸内視鏡検査、X線検査を行います。
しかし、あまり頻繁に行うと病状を悪化させることがありますので、必要な程度にとどめるのが良いです。![]()
【種類】
潰瘍大腸炎は、普通は肛門に近い方から次第に上の方へ広がって行き、病変の範囲によって分かれます。
1.直腸型
2.左側結腸型
3.全大腸型
直腸型は一般に軽く、再発しても軽くまた再発しない症例もあります。
また全大腸型は一番重く、一度治ってもすぐに再発するものもあります。
潰瘍大腸炎は、軽症なものから重症なものまで千差万別で、レントゲンや内視鏡
所見も大いに異なりますので、どの型でどれくらい進行しているか見極め、適切な治療をすすめなければなりません。![]()
【再発・再燃】
再発しやすい要因は、過労、睡眠不足、生活の不規則、精神的なストレスなどが
上げられますので注意しましょう。![]()
再燃を繰り返すと…
直腸型や左側結腸型は老年化するにつれ、自然治癒する人が多いです。
ところが、非常に長期にわたり再発・再燃を繰り返すと大腸がんが発生することがあります。
また、もう一つ危険な合併症が「劇症型の中毒性巨大結腸」です。
これは、死に至る場合もあります。
重症化しているのに不適正な治療をしたり、治療を怠った時になるものなので
適正な治療をしていればそんなことにはなりません。
病状にあった適正な治療を行うことが大切です。
まずは、お気軽に当院にご相談ください。
![]() お問い合わせはコチラ
お問い合わせはコチラ
2025年5月1日
過敏性大腸症候群について
下痢や便秘でお悩みではありませんか?
職場や学校などの人間関係や環境の変化などによる精神的なストレス、
過労や冷え、病気などの身体的なストレスなどが原因で、
過敏性大腸症候群が発症します。![]()
主な症状
「1日に何度も排便しなければ気がすまない」
「授業や仕事の前に何回もトイレに行ってしまう」
このような方は要注意です。
・下痢
・便秘
・お腹の張り
・腹痛
など
自律神経の異常から、上記のような様々な症状を引き起こします。![]()
改善方法
強い下痢止めを差し上げるのは好ましくなく、
むしろ鎮痙剤(ちんけいざい)を用いたり、
便の水っぽさを防ぎ次の便意を誘発しないようにします。
もう1つ大切なことは、睡眠や休息をしっかり取り、
ストレスを緩和することです。
気分転換になる趣味の時間や身体を動かす時間も意識的に作りましょう。
とくに適度な運動は、腸の働きを整えます。![]()
患者様それぞれにあったに治療法でおなかのトラブルを解決していきましょう。
お気軽にご相談ください。
![]() お問い合わせはコチラ
お問い合わせはコチラ
2025年4月1日
痔の症状について
1人で悩んでいませんか?
おしりの違和感…もしかしたら【痔】かもしれません。
『日本人の3人に1人は痔にかかっているといわれています』![]()
〈症状について〉
下記のような症状のある方はぜひご相談ください。
☑排便時に肛門が切れる ☑腫れている
☑イボのようなものが出る ☑重い感じがする
☑出血する ☑下着が汚れる
☑痛い ☑いつも便が残っているような感じがする
☑かゆい
早めに診察を受けていればお薬で痔の治療ができる程度だったのに、我慢をして
症状が悪化するケースや、痔だと思って受診したら大腸がんが見つかったという
ケースもあります。
「恥ずかしい」からといって我慢せず、早めに診察を受けることをお勧めします。
治療を受けるにあたっては、納得のいくまで説明を聞くことが大切です。患者様の生活や環境に合わせ、最適な治療法をご提案いたします。
![]()
〜「肛門科と大きく掲げた病院は恥ずかしい」とお考えの方へ〜
当院は、肛門専門医のいる外科胃腸科を掲げた病院です。
他の人に知られることなく受診ができます。
まずは、お気軽に当院にご相談ください。
![]() お問い合わせはコチラ
お問い合わせはコチラ
2025年3月19日
痔の治療について
一人で悩まずに、それぞれにあった治療を行いましょう!
![]()
【痔のタイプ】
痔は、大きく分けて3つのタイプがあります。
・イボ痔(痔核)
・切れ痔(裂肛)
・はしり痔(痔瘻:じろう)
【イボ痔(痔核)】
男女ともに最も発症する方の多い痔です。
◯外痔核
外側にできる痔です。便の排出には問題にならない場合がありますが、座ったり押したりすると痛む場合があります。出血は少ないです。
◯内痔核
内側にできる痔です。軽度の場合は、肛門の内部に痛みもないため全く気づかない方もいますが、症状が進行すると排便時などに外に飛び出してくることがあります。飛び出すほどに切れて出血することもあります。
〈治療〉
症状の軽いものなら、まずは保存療法(手術をしない治療法)で治療を行います。
〈外科的療法〉
当院では、痔核結紮法(じかくけっさつほう)による治療を行います。
①麻酔:痔核の周辺に局所麻酔を注射で打ちます。
②手術:痔核を外に引っ張り出します。たるんだ皮膚を含めて痔核の真ん中に針糸を通し、左右に分けて患部をクルリと囲みます。
③結紮(けっさつ):通した糸をきつくしめます。痔核へ血がいかなくなり、徐々に壊死していきます。
④1週間後:壊死した痔核が1週間前後で取れます。痔核が取れた後の創面を軟膏や座薬で保護し、傷がふさがれば完治となります。
【切れ痔(裂肛)】
肛門が切れてしまうことにより起こります。男性より女性の発症率の高いものになります。
※切れ痔の人はイボ痔を発症している可能性も高いので要注意!
〈治療〉
切れ痔は、いきんだり硬い便により傷ついて起こるため、便秘を解消し、いきむことがなくなれば自然に解消することがあります。
しかし、切れ痔を繰り返し、固くなった組織で肛門が狭くなったり、切れやすくなる慢性裂肛は手術適応になります。
【はしり痔(痔瘻:じろう)】
最も危険とされる痔です。また、男性に多いとされています。肛門陰窩(こうもんいんか)というくぼみから感染し、膿(うみ)の通り道ができる病気です。
※必ず手術が必要となり、長年放置しておくと痔瘻(じろう)がんに発展する危険性があります。
![]()
~「肛門科と大きく掲げた病院は恥ずかしい」とお考えの方へ~
当院は、肛門専門医のいる外科胃腸科を掲げた病院です。
他の人に知られることなく受診ができます。
まずは、お気軽に当院にご相談ください。
![]() お問い合わせはコチラ
お問い合わせはコチラ
2025年3月3日
胃腸が疲れていませんか?
食べ過ぎ・飲み過ぎで胃腸が疲れていませんか?
胃もたれや胃の不快感など、胃腸に関することは専門医のいる当院へご相談
ください。
 お問い合わせはコチラ
お問い合わせはコチラ
2025年2月20日
大腸がん手術について
最近の大腸がん手術は、必要最小限の切り口で行い、手術跡をできる限り小さく
する傾向になっています。
むやみに大きく大腸を切り取ることはよくありませんが、少なくともがんは全部
取り、転移の進んだ所まで充分に取り除かなければなりません。
がんの進み具合などを正確に診断し、
一人一人にあった手術を行うことが大切です。![]()
当院の特徴は、診断から治療まで一貫して出来ることで、
特に胃がん・大腸がんは高い技法で良い治療成績をあげています。
どうぞお気軽にご相談ください![]()
〜「肛門科と大きく掲げた病院は恥ずかしい」とお考えの方へ〜
当院は、肛門専門医のいる外科胃腸科を掲げた病院です。
他の人に知られることなく受診ができます。
まずは、お気軽に当院にご相談ください。
![]() お問い合わせはコチラ
お問い合わせはコチラ














 バックナンバー01
バックナンバー01 バックナンバー02
バックナンバー02 バックナンバー03
バックナンバー03 バックナンバー04
バックナンバー04 バックナンバー05
バックナンバー05 バックナンバー06
バックナンバー06 バックナンバー07
バックナンバー07 バックナンバー08
バックナンバー08 バックナンバー09
バックナンバー09 バックナンバー10
バックナンバー10 バックナンバー11
バックナンバー11 バックナンバー12
バックナンバー12 バックナンバー13
バックナンバー13 バックナンバー14
バックナンバー14 バックナンバー15
バックナンバー15 バックナンバー16
バックナンバー16 バックナンバー17
バックナンバー17 バックナンバー18
バックナンバー18 バックナンバー19
バックナンバー19 バックナンバー20
バックナンバー20 バックナンバー21
バックナンバー21 バックナンバー22
バックナンバー22 バックナンバー23
バックナンバー23 バックナンバー24
バックナンバー24 バックナンバー25
バックナンバー25 バックナンバー26
バックナンバー26 バックナンバー27
バックナンバー27 バックナンバー28
バックナンバー28 バックナンバー29
バックナンバー29 バックナンバー30
バックナンバー30 バックナンバー31
バックナンバー31